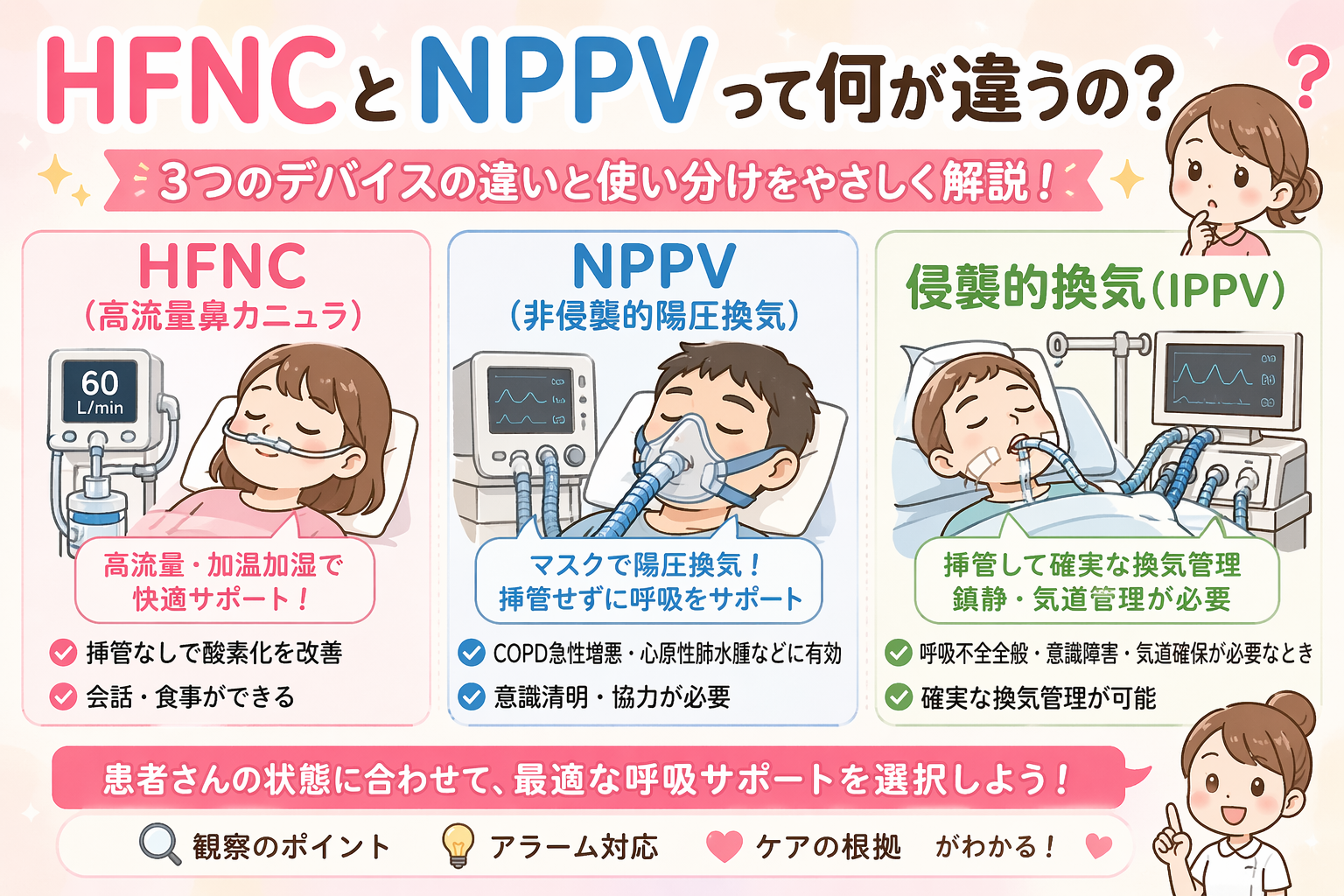
「HFNCとNPPVって何が違うの?」「侵襲的換気との使い分けがわからない」という疑問に答えます。デバイスの特徴を理解することで、患者さんに何が起きているのか・なぜこのデバイスを使っているのかがわかるようになります。
3つのデバイス(HFNC・NPPV・侵襲的換気)の違いと看護のポイントを整理します。
デバイスの特徴がわかると、アラーム対応・観察・ケアの根拠が理解できます!
🔍 3つのデバイスの全体比較
| デバイス | 挿管 | 適応 | 特徴 |
|---|---|---|---|
| HFNC(高流量鼻カニュラ) | なし | 中等度低酸素・COVID-19等 | 高流量・加温加湿で快適。マスクより会話・食事可能 |
| NPPV(非侵襲的陽圧換気) | なし | COPD急性増悪・心原性肺水腫等 | マスクで陽圧換気。意識清明・協力が必要 |
| 侵襲的換気(IPPV) | あり | 呼吸不全全般・意識障害・気道確保必要 | 確実な換気管理。鎮静・気道管理が必要 |
💨 HFNC(高流量鼻カニュラ酸素療法)
通常の鼻カニュラは最大6L/分ですが、HFNCは最大60L/分の高流量酸素を送れます。
・加温加湿で気道粘膜への負担が少ない
・高流量により解剖学的死腔を洗い流す → 換気効率UP
・わずかなPEEP効果(3〜5cmH₂O)で肺胞を開く
| HFNCの設定 | 意味 | 目安 |
|---|---|---|
| FiO₂ | 吸入酸素濃度 | 目標SpO₂に合わせて調整(21〜100%) |
| 流量(Flow) | 1分間に送る空気の量 | 30〜60L/分 |
| 温度 | 加温設定 | 37℃(体温に合わせる) |
HFNCの効果を評価する指標:ROX = (SpO₂/FiO₂) ÷ 呼吸回数
・ROX ≧ 4.88 → HFNCが効いている → 継続可能
・ROX < 3.85 → 効果不十分 → 挿管を検討する
2〜6時間ごとに評価して、悪化傾向なら早めに医師へ報告!
HFNCは「様子を見やすい」デバイスなので挿管タイミングを逃しやすい。呼吸回数増加・努力様呼吸・意識低下はすぐ報告を!
😷 NPPV(非侵襲的陽圧換気)
フェイスマスク(口鼻)やナーザルマスクを使って挿管なしで陽圧換気を行います。
・主なモード:BiPAP(吸気時IPAP+呼気時EPAP)
・適応:COPD急性増悪・心原性肺水腫・免疫不全での肺炎など
・意識が清明で指示に従える患者さんが適応
| NPPVの主な適応 | NPPVを使えない(禁忌) |
|---|---|
| COPD急性増悪(最も強いエビデンス) | 意識障害(GCS≦10程度) |
| 心原性肺水腫 | 嘔吐リスク・誤嚥の危険 |
| 免疫不全・血液疾患の肺炎 | 喀痰が多く自力排痰困難 |
| 抜管後の呼吸不全 | 顔面外傷・マスクが合わない |
| 在宅NPPV移行前の練習 | 循環不全ショック状態 |
| NPPVの観察項目 | 正常・目標 | 異常のサイン |
|---|---|---|
| マスクのフィット | 隙間なく密着 | リーク音・皮膚圧迫痕 |
| SpO₂ | 目標値以上 | 低下 → 設定変更や挿管を検討 |
| 呼吸回数 | 25回/分未満に改善 | 改善なし → 効果不十分 |
| 意識レベル | 改善・維持 | 低下 → 挿管の適応 |
| 胃膨満 | なし | 腹部膨満 → 胃管挿入を検討 |
マスクの圧迫による鼻根部・耳介の褥瘡に注意!2〜4時間ごとに皮膚確認を。
装着当初は患者さんが怖がることが多いので丁寧な声かけ・説明が大切です。
🏥 侵襲的陽圧換気(IPPV)の換気モード
CMV(従量式):設定した換気量を確実に送る。完全依存型。
A/C(補助調節換気):患者の自発呼吸をトリガーに機械が補助。
SIMV:設定回数は機械、それ以外は自発呼吸。ウィーニングに使用。
PSV(圧支持換気):自発呼吸に圧サポートを上乗せ。ウィーニング後半に多い。
| モード | 特徴 | 主な使用場面 |
|---|---|---|
| CMV/VCV | 換気量一定・圧は変動 | 全身麻酔直後・自発呼吸なし |
| A/C | 患者トリガー+機械バックアップ | 急性期全般(自発の有無を問わず使用) |
| SIMV+PSV | 混合型 | 急性期〜ウィーニング中(最も使用頻度が高い) |
| PSV単独 | 自発呼吸へのサポートのみ | 離脱直前・呼吸訓練 |
✅ まとめ:デバイス選択の考え方
呼吸管理デバイスは、患者さんの状態に合わせて段階的に選択します。
まず通常の酸素療法(鼻カニュラ・マスク)で対応できるか確認し、それでも低酸素が改善しない場合はHFNCを検討します。HFNCでも効果が不十分で陽圧換気が必要な場合は、意識が清明で協力が得られるならNPPV、気道確保や確実な換気管理が必要な場合はIPPV(挿管)へ移行します。
デバイスが変わるたびに患者さんへの負担・リスクも変わります。「なぜこのデバイスを使っているのか」を理解することが、観察・報告・ケアの質につながります。
デバイスの特徴を覚えるより、「このデバイスで患者さんに何が起きているのか」を理解することが大切です。観察の根拠がわかると、急変にも早く気づけるようになりますよ🌸



コメント